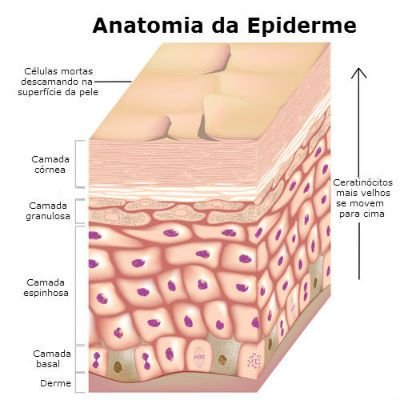
A pele é o maior órgão do nosso corpo, reveste
e assegura grande parte das relações entre o meio interno e o externo. Além
disso atua na defesa e colabora com outros órgãos para o bom funcionamento do
organismo, como no controle da temperatura corporal e na elaboração de
metabólitos. É constituída de derme e epiderme, tecidos intimamente unidos, que
atuam de forma harmônica e cooperativa. No entanto, as doenças de pele estão
entre as maiores causas de incapacitação no planeta, dentre elas, temos os cânceres
de pele.
Pele humana. Imagem disponível em: https://www.todamateria.com.br/pele-humana/
O câncer é uma patologia de etiologia multifatorial,
resultante, principalmente, de alterações genéticas, fatores ambientais e do
estilo de vida. Segundo o Instituto Nacional do Câncer (INCA), câncer é o nome
dado a um conjunto de mais de cem doenças que têm em comum o crescimento
desordenado de células que invadem os tecidos e órgãos, podendo metastizar-se.
Dividindo-se rapidamente, tais células tendem a ser muito agressivas e
incontroláveis, gerando a formação de tumores ou neoplasias malignas.
Entre os diferentes tipos de câncer, que
correspondem às várias células do corpo, destaca-se o câncer de pele, que se
apresenta sob a forma de duas variantes: melanoma e não melanoma. Parece haver
relação entre a cópia do fator p53 mutado e câncer de pele, sendo este maligno
em mais de 50% dos humanos. O p53 é um gene supressor tumoral encontrado em
muitos tumores malignos e benignos, cuja função primária é manter as células em
estado de repouso, após um dano ao DNA.
O câncer de pele não melanoma é o mais
frequente no ser humano. O termo câncer de pele não melanoma abrange o
carcinoma basocelular, mais frequente, e o espinocelular. O impacto do câncer
de pele não melanoma para a saúde pública é elevado e, apesar de não
representar ameaça à vida, pode causar prejuízos estéticos significativos aos
pacientes, pois surge com mais frequência na pele constantemente exposta ao
sol, da região da cabeça e do pescoço e especialmente da face.
O câncer de pele não melanoma é o mais
frequente no Brasil e corresponde a cerca de 30% de todos os tumores malignos
registrados no país. Apresenta altos percentuais de cura, se for detectado e
tratado precocemente. Entre os tumores de pele, é o mais frequente e de menor
mortalidade, porém, se não tratado adequadamente pode deixar mutilações bastante
expressivas. Mais comum em pessoas com mais de 40 anos, o câncer de pele é raro
em crianças e negros, com exceção daqueles já portadores de doenças cutâneas.
Porém, com a constante exposição de jovens aos raios solares, a média de idade
dos pacientes vem diminuindo. A estimativa de novos casos no Brasil é de:
165.580, sendo 85.170 homens e 80.140 mulheres (2018 - INCA). O número de
mortes no Brasil: 1.958, sendo 1.137
homens e 821 mulheres (2015 – SIM).

Pele com sinais
não melanoma. Imagem disponível em: https://oncologiaavancada.wordpress.com/2014/10/14/pele-nao-melanoma/
O câncer
de pele do tipo melanoma tem baixa incidência e alta letalidade, ou seja,
aparece muito raramente, mas tem repercussões mais graves para os pacientes,
podendo levar à morte. O melanoma representa apenas 3% das neoplasias malignas
do órgão. É o tipo mais grave, devido à sua alta possibilidade de provocar
metástase (disseminação do câncer para outros órgãos). A estimativa de novos
casos no Brasil é de: 6.260, sendo 2.920 homens e 3.340 mulheres (2018 - INCA).
Número de mortes no Brasil: 1.794, sendo
1.012 homens e 782 mulheres (2015 – SIM).

Melanoma
maligno. Imagem disponível em: https://www.saudedica.com.br/cancer-de-pele-melanoma-o-que-e-sintomas-e-tratamentos/
Originado das células que produzem o pigmento
da pele (melanócitos), é o câncer de pele mais perigoso. Frequentemente envia
metástases para outros órgãos que podem levar o paciente ao óbito, sendo de
extrema importância o diagnóstico precoce para a sua cura.
O melanoma pode surgir a partir da pele sadia
ou a partir de "sinais" escuros (os nevos pigmentados) que se
transformam. Apesar de ser mais frequente nas áreas da pele comumente expostas
ao sol, o melanoma também pode ocorrer em áreas de pele não expostas. Pessoas
que possuem sinais escuros na pele devem se proteger dos raios ultra-violeta do
sol, que podem estimular a sua transformação. Por isso, qualquer alteração em
sinais antigos, como: mudança da cor, aumento de tamanho, sangramento, coceira,
inflamação, surgimento de áreas pigmentadas ao redor do sinal justifica uma
consulta ao dermatologista para avaliação da lesão. Além disso, algumas
características dos sinais podem recomendar o exame, portanto conheça o ABCDE
do melanoma:
Assimetria:
formato irregular
Bordas
irregulares: limites externos irregulares
Coloração
variada: (diferentes tonalidades de cor)
Diâmetro:
maior que 6 milímetros
Evolução:
crescimento periódico

Identificação
do câncer de pele. Imagem disponível em: http://www.minutosaudeestetica.com.br/postagens/2015/10/10/cancer-de-pele/
É importante saber que o melanoma, quando ainda
está restrito à camada mais superficial da pele, não emite metástases para
outros órgãos e pode ser curado pela retirada cirúrgica da lesão.
A exposição excessiva e crônica ao sol
constitui o principal fator de risco para o surgimento dos cânceres de pele não
melanoma. Em relação ao melanoma, no geral, um maior risco inclui história
pessoal ou familiar de melanoma, além da exposição esporádica e intensa ao sol
com consequente queimadura solar em mais de um episódio. Outros fatores de risco
para todos os tipos de câncer da pele incluem sensibilidade da pele ao sol
(pessoas de pele mais clara são mais sensíveis à radiação ultravioleta do sol),
doenças imunossupressoras e exposição solar ocupacional.
A proteção contra luz solar consiste na atitude
mais eficaz à prevenção do câncer de pele. O uso de protetores solares
aplicados à pele antes da exposição solar é a estratégia de proteção mais
adotada pela população. O fator de proteção solar ou FPS vem descrito na
embalagem dos protetores e consiste em um método bem aceito mundialmente para a
avaliação da eficácia. Baseia-se na habilidade de proteger contra o eritema
solar (vermelhidão após a exposição solar) e se expressa por meio de um número.
O FPS de um protetor ter valor igual a 15, por exemplo, significa que, em
laboratório, a aplicação de 2 mg do produto a uma área da pele com 1 cm2 aumenta
em 15 vezes a resistência dessa região à irradiação solar. No entanto, não
existe ainda evidência suficientemente consistente para sugerir que, isoladamente,
o uso de protetor solar com alto FPS previna o carcinoma basocelular, o mais
comum dos cânceres de pele.
Torna-se, portanto, imprescindível advertir a
população de que a fotoproteção para prevenir o câncer de pele engloba não só o
uso dos protetores solares, mas principalmente a prática de medidas
comportamentais durante o período diurno, entre elas: usar camisas de manga
longa, calças compridas e boné ou chapéu, estes últimos, com abas mais largas
preferencialmente; utilizar óculos de sol, sombrinha ou guarda-sol; e evitar,
sempre que possível, realizar atividades laborais ou recreativas ao ar livre
durante as horas mais quentes do dia, ou seja, entre 10 horas e 16 horas.
O diagnóstico precoce e acurado de lesões
iniciais e com dimensões menores implica menos chance de
deformidades/cicatrizes inestéticas e, até mesmo, de algum prejuízo funcional
em decorrência do tratamento cirúrgico do câncer de pele não melanoma. Além
disso, a habilidade de suspeição diagnóstica por parte do profissional de saúde
em relação a esse câncer permite, muitas vezes, que o paciente com múltiplos
fatores de risco receba medidas educativas referentes à exposição solar mais
precocemente. No caso do melanoma, o diagnóstico precoce significa preservar a
vida do paciente, uma vez que a presença de metástases associa-se à mortalidade
elevada e o diagnóstico de lesões iniciais, com espessura ainda inferior a 1
mm, mostra-se como único tratamento realmente efetivo disponível na atualidade.
O médico dermatologista deve ser procurado
quando se perceber o surgimento de manchas ou pintas/sinais novos na pele, ou
ainda de mudança nas características de manchas ou pintas antigas (mudança de
tamanho, de forma ou de cor). É necessário atentar também às feridas que não
cicatrizam em quatro semanas. O diagnóstico do câncer de pele envolve
principalmente o exame clínico, feito por meio da inspeção visual da pele do
paciente, e a análise histopatológica por meio de biópsia da lesão, que está
indicada quando, ao exame clínico, houver suspeita de câncer de pele não
melanoma ou de melanoma.
Fonte de pesquisa:
Caroline Sousa Costa: Epidemiologia do câncer
de pele no Brasil e evidências sobre sua prevenção. Diagn Tratamento.
2012;17(4):206-8;










0 comentários:
Postar um comentário